今日は患者さんのお嬢さんの白斑の相談がありました。病態的には問題になるレベルではなかったので、様子見で考えましたが、エキシマレーザーが現在日本でほぼ唯一の効果的な治療だけあって、僕もよく相談を受けます。
色素斑の治療は、ある意味で引き算の医療です。増えすぎたメラニンを減らす、あるいは壊す。理論としては比較的単純です。しかし白斑はまったく違います。ゼロになった色を、もう一度つくり出せるのかという問いに向き合う、別次元の挑戦です。
かつて色素斑治療の中心にあったハイドロキノンは、長年美白外用剤として使用されてきましたが、外因性白斑の報告が相次ぎ、米国ではOTCとしての流通が停止されました。色を抜く行為は常にメラノサイト毒性と隣り合わせであるという事実を、改めて突きつけられた出来事でした。
白斑が色素斑よりもはるかに治療抵抗性である理由は明確です。色素斑はメラニン産生の過剰が本態であり、ターゲットはメラニン顆粒そのものです。
しかし白斑ではメラノサイト自体が消失しています。特に尋常性白斑では自己免疫機序が中心にあり、CD8陽性T細胞によるメラノサイト破壊やIFN-γシグナルの持続が病勢を維持します。
つまり白斑治療とは、
①免疫を鎮め、②メラノサイトを再生あるいは誘導し、③色素を安定させる
という三段階を同時に解く必要があるということです。破壊ではなく再建。ここに本質的な難しさがあります。
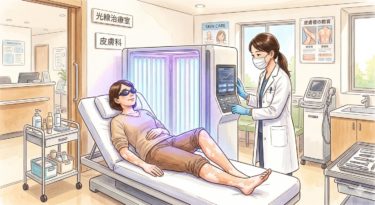
現在の標準治療はナローバンドUVBであり、局所病変では308nmエキシマも有効です。顔面や体幹では反応が良好ですが、末梢部は依然として難治です。
さらに近年、JAK阻害という概念が白斑治療を大きく変えつつあります。IFN-γシグナルを遮断することで自己免疫ループを断ち、臨床的に再色素化が得られる時代に入りました。これは単なる炎症抑制ではなく、分子レベルの病態理解が直接治療につながった象徴的な出来事だと僕は感じています。米国では使用可能ですが、高額でもあるので日本に入るのは少し後になりそうですね。
また、安定期白斑に対する自家表皮細胞移植や非培養細胞懸濁液移植も確立され、再建医療としての完成度は年々高まっています。ただし活動期には適応がなく、やはり炎症制御が前提条件になります。
ハイドロキノンの教訓は非常に重いものがあります。色素を抑えることと、色素を失わせることは紙一重です。色素斑治療の「攻め」が、不可逆的な白斑を生む可能性を常に孕んでいる以上、僕たちはリスクバランスを慎重に見極めなければなりません。色素斑は治せても、白斑は簡単には戻らない。この現実を臨床で何度も経験してきました。
それでも、未来は明るいと僕は感じています。免疫制御、再生医療、レーザーアシストドラッグデリバリー、マイクロニードリング併用療法、そしてバイオマーカーによる病勢予測。分子免疫学と光学医療の融合は、確実に次の段階へ進んでいます。白斑は確かに難治です。しかし難治であるがゆえに研究は加速します。
国際学会を巡るたびに、「白斑はこの10年で大きく変わる」という確信が強くなっています。かつて色を抜く医療が主役だった時代から、色を取り戻す医療へ。その転換点に、僕たちは立っているのだと思います。
The Journey of Vitiligo Treatment — Pursuing “Lost Color”
Today, I consulted with a patient about her daughter’s vitiligo. Clinically, it was not at a level requiring immediate intervention, so we decided on careful observation for now. Still, because the 308-nm excimer laser is currently one of the very few effective treatments available in Japan, I am often asked about it.
Treatment of hyperpigmented lesions is, in a sense, “subtractive medicine.” We reduce or destroy excess melanin. The theory is relatively straightforward. Vitiligo, however, is entirely different. It confronts a far more fundamental question: can we recreate color once it has fallen to zero? It is a challenge on a different dimension.
Hydroquinone, once central to the treatment of hyperpigmentation, had long been used as a topical whitening agent. However, after accumulating reports of exogenous ochronosis and depigmentation, its over-the-counter distribution was halted in the United States. This was a sobering reminder that removing pigment is always adjacent to melanocyte toxicity.
The reason vitiligo is far more treatment-resistant than hyperpigmentation is clear. In hyperpigmentation, the pathology is excess melanin production; the target is the melanin granule itself.
In vitiligo, by contrast, melanocytes themselves are lost. In particular, in nonsegmental vitiligo, autoimmune mechanisms play a central role. CD8-positive T cells destroy melanocytes, and persistent IFN-γ signaling sustains disease activity. Thus, treating vitiligo requires simultaneously addressing three steps:
- suppressing the immune response,
- regenerating or recruiting melanocytes, and
- stabilizing pigmentation.
This is reconstruction, not destruction. That is the essential difficulty.
The current standard therapy is narrowband UVB, and for localized lesions, 308-nm excimer light is effective. Responses are generally favorable on the face and trunk, but distal extremities remain challenging.
In recent years, the concept of JAK inhibition has begun to transform vitiligo treatment. By blocking IFN-γ signaling and interrupting the autoimmune loop, clinical repigmentation has become achievable. To me, this represents a symbolic milestone—where molecular-level understanding of pathophysiology directly translates into therapy, rather than merely suppressing inflammation. While these agents are available in the United States, their high cost may delay widespread adoption in Japan.
For stable vitiligo, autologous epidermal grafting and non-cultured melanocyte–keratinocyte suspension transplantation have also become established, with increasing refinement each year as reconstructive therapies. However, they are not indicated during active disease; inflammation control remains a prerequisite.
The lessons of hydroquinone are profound. Suppressing pigmentation and causing depigmentation are separated by only a thin line. As long as aggressive treatment of hyperpigmentation carries the inherent risk of inducing irreversible vitiligo, we must weigh risk–benefit balance with great care. Hyperpigmentation may be treatable; vitiligo does not easily reverse. I have encountered this reality many times in clinical practice.
Even so, I remain optimistic about the future. Immune modulation, regenerative medicine, laser-assisted drug delivery, combination therapies with microneedling, and biomarker-based prediction of disease activity—these advances reflect a true convergence of molecular immunology and photomedicine. Vitiligo is indeed difficult to treat. Yet precisely because it is difficult, research is accelerating.
With each international congress I attend, my conviction grows stronger: vitiligo will change dramatically over the next decade. We are standing at a turning point—shifting from an era when medicine focused on removing color to one dedicated to restoring it.